
Vsebina
Daleč najpogostejši vzrok raka materničnega vratu je okužba s človeškim papiloma virusom (HPV). Nekatera zdravstvena stanja lahko celo povečajo možnost za razvoj bolezni, če imate HPV - in včasih tudi, če ga nimate. Toda genetika, kajenje in drugi dejavniki lahko igrajo vlogo tudi pri razvoju raka materničnega vratu, več možnosti izbire življenjskega sloga pa lahko poveča tveganje (v mnogih primerih zaradi dejstva, da povečajo verjetnost okužbe s HPV v prvem kraj).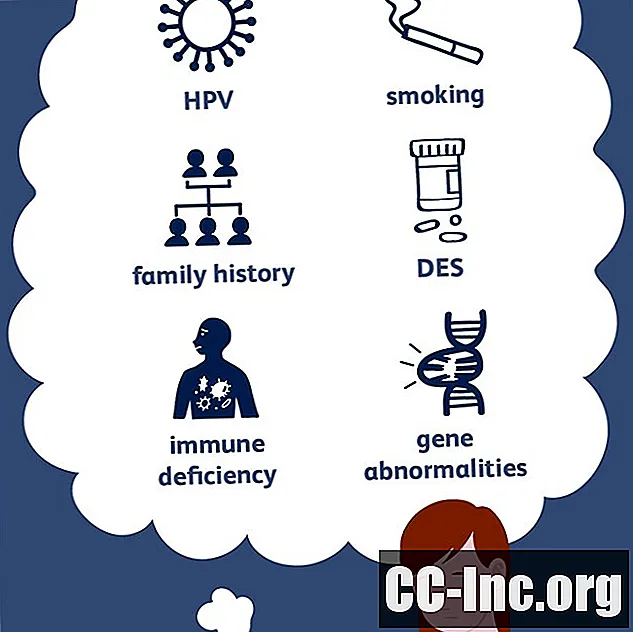
Pogosti vzroki
Vzrokov za rak materničnega vratu je malo znanih, HPV pa je najmočnejši.
Pomembno je omeniti, da je HPV najpogostejši vzrok raka materničnega vratu, vendar večina žensk, ki imajo HPV, ne razvije raka materničnega vratu.
Ozaveščenost o drugih vzrokih je zelo pomembna, saj lahko aditivni učinek več kot enega igralca pomembno vpliva na vaše možnosti za razvoj bolezni.
- HPV: HPV je spolno prenosljiv virus, ki se lahko pokaže z vidnimi bradavicami na spolovilih, vendar na splošno ne povzroči nobenih simptomov. HPV lahko povzroči mikroskopske predrakave spremembe na materničnem vratu, ki lahko sčasoma napredujejo v naprednejši rak materničnega vratu. Če imate HPV, ne pomeni nujno, da boste zboleli za rakom materničnega vratu, če pa obstaja nevarnost okužbe, morate za natančno diagnozo obiskati zdravnika in se zdraviti, ker je nemogoče z gotovostjo vedeti, ali bi bolezen sicer obstajala ali ne. bodi v svoji prihodnosti. Če je rezultat testa negativen, obstajajo metode za preprečevanje HPV. Če imate HPV, obstajajo načini za obvladovanje.
- Kajenje: Po navedbah Ameriškega združenja za boj proti raku kajenje poveča možnosti za razvoj raka materničnega vratu, če imate HPV. Kajenje vnaša škodljive kemikalije, ki vodijo do raka. Čeprav so ponavadi najbolj koncentrirani v pljučih, lahko potujejo tudi po telesu in povzročajo ali prispevajo k razvoju tudi drugih vrst raka, vključno z rakom materničnega vratu.
- Dietilstilbestrol (DES): DES je zdravilo, ki se je uporabljalo do zgodnjih sedemdesetih let prejšnjega stoletja za preprečevanje splavov pri ženskah, pri katerih obstaja velika nevarnost izgube nosečnosti. Uporaba tega zdravila se je ustavila, ko so opazili povezano tveganje za nastanek raka nožnice in materničnega vratu. Pri hčerah žensk, ki so v nosečnosti jemale DES, obstaja tveganje za nastanek bistroceličnega karcinoma nožnice ali materničnega vratu.
- Imunska pomanjkljivost: Vaš imunski sistem vas ščiti ne samo pred okužbami, temveč tudi pred rakom. Ženske s pomanjkanjem imunskega sistema, bodisi zaradi okužbe s HIV, zdravil, ki zavirajo imunski sistem ali bolezni, so bolj dovzetne za razvoj raka materničnega vratu. To tveganje je veliko večje pri ženskah z okužbo s HPV, vendar se redko lahko pojavijo tudi brez tega.
Genetika
Obstaja družinska težnja k razvoju raka materničnega vratu, nekatere družine pa imajo genetske spremembe, ki bi lahko bile vsaj delno odgovorne za nekatera dedna tveganja raka materničnega vratu.
Če imate v družini ženske s to boleznijo, obstaja večje tveganje za razvoj raka materničnega vratu.
Nekatere družine, ki imajo višjo stopnjo raka materničnega vratu, imajo tudi določene genetske spremembe. Natančneje, ugotovljene so bile nepravilnosti genov HLA-DRB1 * 13-2, HLA-DRB1 * 3 (17) in HLA-B * 07 v povezavi z družinsko pojavnostjo raka materničnega vratu. To pomeni, da so nepravilnosti v teh genih, ki jih je mogoče odkriti s testi, pogostejše pri ženskah, ki imajo več družinskih članov z rakom materničnega vratu.
Ker ne bo vsaka ženska, ki ima HPV, razvila rak materničnega vratu, je možno, da bi genetska nenormalnost povečala verjetnost raka materničnega vratu, če že imate HPV. Ti geni ne povzročajo samostojno raka materničnega vratu v odsotnosti HPV.
Prisotnost genov, ki nekoga na splošno nagibajo k raku, lahko poveča tudi tveganje za razvoj raka materničnega vratu.Na primer, nepravilnosti v genih, ki kodirajo interlevkin 6 (IL -6), beljakovino, ki pomaga imunskemu sistemu , lahko igrajo vlogo. Toda spet na splošno vplivajo na tveganje za raka materničnega vratu le, če je ženska že okužena s HPV.
Dejavniki tveganja v življenjskem slogu
Številni dejavniki tveganja za življenjski slog so povezani z rakom materničnega vratu. Na podlagi do zdaj zbranih dokazov se zdi, da ti dejavniki tveganja ne povzročajo raka materničnega vratu, so pa namesto tega znaki, da bi lahko bili ogroženi:
- Imeti več spolnih partnerjev:Če imate več spolnih partnerjev, se poveča možnost izpostavljenosti virusu, ker se ta prenaša z ene osebe na drugo, le s spolnim stikom. Ženske, ki imajo spolne odnose z moškimi ali spolne odnose z ženskami, so v nevarnosti, da dobijo HPV.
- Začetek spolne aktivnosti v mladosti: Ženske, ki postanejo spolno aktivne v najstniških letih, bolj verjetno razvijejo rak materničnega vratu. To je lahko posledica dejstva, da se stanje razvije dolga leta, ali pomanjkanja uporabe kondomov med najstniki.
- Uporaba peroralnih kontraceptivov: Ženske, ki že vrsto let uporabljajo peroralne kontraceptive, imajo večje tveganje za raka materničnega vratu kot ženske, ki jih ne uporabljajo, tveganje pa se zmanjša približno 10 let po prenehanju uporabe peroralne kontracepcije. To je lahko posledica dejstva, da ženske, ki uporabljajo peroralne kontraceptive so bolj verjetno spolno aktivni in redkeje uporabljajo kondome, zato je večje tveganje, da bodo izpostavljeni HPV.
- Nizko socialno-ekonomsko stanje: Nizek socialno-ekonomski status je povezan z večjimi možnostmi za nastanek raka materničnega vratu. Na splošno je nižji socialno-ekonomski status povezan z manj rednim zdravstvenim varstvom, kar lahko povzroči napredovanje bolezni v pozne faze, preden je mogoče zdraviti.
Beseda o tamponih
Kljub napačnim informacijam o tamponih še nikoli ni bilo dokazano, da imajo tamponi kakršno koli vlogo pri raku materničnega vratu. Obstajajo pa tudi drugi možni zdravstveni zapleti pri uporabi tamponov. Sindrom toksičnega šoka, povezan z uporabo tamponov, je redka, a zelo resna motnja, ki jo povzročajo toksini, ki jih sproščajo bakterije.
Sindrom toksičnega šoka se najpogosteje pojavi, če tamponi dlje časa ostanejo na mestu.
Previdnostni ukrepi proti sindromu toksičnega šoka vključujejo menjavo tampona vsake štiri do osem ur in uporabo blazinice namesto tampona, kadar je krvavitev lahka.
Kako se diagnosticira rak materničnega vratu