
Vsebina
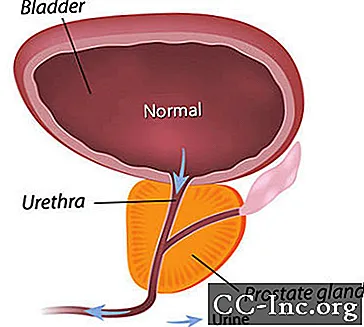
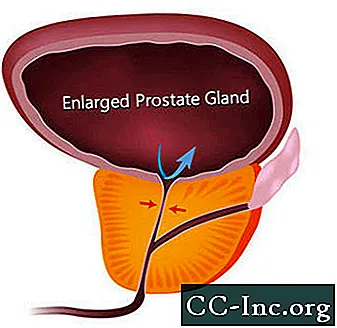
Benigna hiperplazija prostate, nekancerozno povečanje prostate, je najpogostejši benigni tumor pri moških.
Kot velja za raka prostate, se BPH pogosteje pojavlja na Zahodu kot v vzhodnih državah, kot sta Japonska in Kitajska, in je morda pogostejša pri temnopoltih ljudeh. Nedavno je študija odkrila možno genetsko povezavo za BHP pri moških, mlajših od 65 let, ki imajo zelo povečano prostato: Njihovi moški sorodniki so imeli štirikrat večjo verjetnost kot drugi moški, da bi morali v določenem obdobju v življenju posegati po BPH bratje so se šestkrat povečali.
BPH povzroča simptome tako, da ovira pretok urina skozi sečnico. Simptomi, povezani z BPH, so prisotni pri približno vsakem četrtem moškem do 55. leta starosti in pri polovici 75-letnih moških. Vendar je zdravljenje potrebno le, če simptomi postanejo moteči. Do 80. leta starosti ima približno 20% do 30% moških simptome BPH dovolj hude, da zahtevajo zdravljenje. Operacija je bila edina možnost do nedavne odobritve minimalno invazivnih postopkov, ki odpirajo sečnico prostate, in zdravil, ki lahko lajšajo simptome bodisi s krčenjem prostate bodisi s sproščanjem mišičnega tkiva prostate, ki stisne sečnico.
Znaki in simptomi
Simptome BPH lahko razdelimo na tiste, ki jih povzroča neposredno zapora sečnice, in tiste, ki so posledica sekundarnih sprememb v mehurju.
Tipični obstruktivni simptomi so:
- Težave z začetkom uriniranja kljub potiskanju in napenjanju
- Šibek curek urina; več prekinitev v toku
- Kapljanje na koncu uriniranja
Vzrok za spremembe mehurja:
- Nenadna močna želja po uriniranju (nujnost)
- Pogosto uriniranje
- Občutek, da mehur po končanem uriniranju ni prazen
- Pogosto nočno bujenje za uriniranje (nokturija)
Ko mehur postane bolj občutljiv na zadrževani urin, lahko moški postane inkontinenten (ne more nadzorovati mehurja, povzroči vlaženje postelje ponoči ali nezmožnost dovolj hitrega odzivanja na nujno uriniranje).
Pekoč občutek ali bolečina med uriniranjem se lahko pojavi, če je prisoten tumor mehurja, okužba ali kamen. Kri v urinu (hematurija) lahko napoveduje BPH, vendar večina moških z BPH nima hematurije.
Presejanje in diagnoza
Indeks simptomov Ameriškega urološkega združenja (AUA) zagotavlja objektivno oceno simptomov BHP, ki pomaga določiti zdravljenje. Vendar tega indeksa ni mogoče uporabiti za diagnozo, saj lahko druge bolezni povzročijo simptome, podobne simptomom BPH.
V anamnezi boste našli namige o stanjih, ki lahko posnemajo BHP, kot so striktura sečnice, rak mehurja ali kamni ali nenormalno delovanje mehurja / medeničnega dna (težave z zadrževanjem ali praznjenjem urina) zaradi nevrološke motnje (nevrogeni mehur) ali medeničnega dna. mišični krči. Strukture so lahko posledica poškodbe sečnice, ki jo povzročijo predhodne travme, instrumentacija (na primer vstavitev katetra) ali okužba, kot je gonoreja. Sum na rak mehurja obstaja, če je v urinu v preteklosti kri.
Bolečina v penisu ali predelu mehurja lahko kaže na kamne v mehurju, okužbe ali draženje ali stiskanje pudendalnega živca. Nevrogeni mehur se predlaga, če ima moški sladkorno bolezen ali nevrološko bolezen, kot je multipla skleroza ali Parkinsonova bolezen, ali nedavno poslabšanje spolne funkcije. Temeljna anamneza mora vključevati vprašanja o poslabšanju simptomov sečil pri jemanju zdravil proti prehladu ali sinusih ter predhodnih okužbah sečil ali prostatitisu (vnetje prostate, ki lahko povzroči bolečine v križu in predelu med mošnjo in danko, mrzlica, vročina in splošno slabo počutje). Zdravnik bo vprašal tudi, ali se jemljejo kakršna koli zdravila brez recepta ali zdravila na recept, ker lahko nekatera poslabšajo simptome pri moških z BPH.
Telesni pregled se lahko začne tako, da zdravnik opazi uriniranje do konca, da odkrije morebitne nepravilnosti v uriniranju. Zdravnik bo ročno pregledal spodnji del trebuha, da bi ugotovil maso, ki lahko kaže na povečan mehur zaradi zadržanega urina. Poleg tega je za pravilno diagnozo bistvenega pomena digitalni rektalni pregled (DRE), ki zdravniku omogoča, da oceni velikost, obliko in konsistenco prostate. Med tem pomembnim pregledom se v danko vstavi prst z rokavico - to je le blago neprijetno. Odkrivanje trdih ali trdnih predelov v prostati vzbuja sum na rak prostate. Če zgodovina kaže na možno nevrološko bolezen, lahko fizikalni pregled vključuje pregled nevroloških nepravilnosti, ki kažejo, da so urinski simptomi posledica nevrogenega mehurja.
Analiza urina, ki se izvaja pri vseh bolnikih s simptomi BPH, je lahko edini laboratorijski test, če so simptomi blagi in če iz zdravstvene anamneze in fizičnega pregleda ne sumimo na druge nepravilnosti. Če sumimo na okužbo sečil, dodamo urinsko kulturo. Pri hujših, kroničnih simptomih BPH se meri kreatinin v dušiku sečnine v krvi (BUN) in hemoglobin, da se izključijo poškodbe ledvic in anemija. Priporočljivo je merjenje ravni prostata specifičnega antigena (PSA) v krvi za odkrivanje raka prostate, pa tudi izvajanje DRE. Preskušanje PSA samo ne more ugotoviti, ali so simptomi posledica BPH ali raka prostate, ker lahko oba stanja zvišata raven PSA.
Zdravljenje
Kdaj je potrebno zdravljenje z BPH?
Potek BHP pri nobenem posamezniku ni predvidljiv. Po nekaterih študijah lahko simptomi, kot tudi objektivne meritve obstrukcije sečnice, ostanejo stabilna več let in se sčasoma celo izboljšajo pri približno tretjini moških. V študiji s klinike Mayo se simptomi sečil v 3,5-letnem obdobju niso poslabšali pri 73% moških z blago BPH. Postopno zmanjševanje velikosti in moči sečnega toka ter občutek nepopolnega praznjenja mehurja sta simptoma, ki sta najbolj povezana z morebitno potrebo po zdravljenju. Čeprav je nokturija eden najbolj motečih simptomov BHP, ne predvideva potrebe po prihodnjem posegu.
Če poslabšanja obstrukcije sečnice ne zdravimo, so možni zapleti zgoščen, razdražljiv mehur z zmanjšano zmogljivostjo urina; okuženi ostanki kamnov v urinu ali mehurju; in rezervo tlaka, ki poškoduje ledvice.
Odločitve glede zdravljenja temeljijo na resnosti simptomov (kot jih ocenjuje indeks simptomov AUA), obsegu poškodb sečil in zdravju moškega. Na splošno zdravljenje ni indicirano pri tistih, ki imajo le nekaj simptomov in jih ti ne motijo. Intervencija - običajno kirurška - je potrebna v naslednjih primerih:
- Nezadostno praznjenje mehurja, kar povzroči poškodbe ledvic
- Popolna nezmožnost uriniranja po akutni retenciji urina
- Inkontinenca zaradi prenapolnjenosti ali povečane občutljivosti mehurja
- Kamni v mehurju
- Okuženi preostali urin
- Ponavljajoča se huda hematurija
- Simptomi, ki pacienta motijo dovolj, da mu zmanjšajo kakovost življenja
Moški z zmernimi simptomi so težje odločiti za zdravljenje. Potencialne zaplete zdravljenja morajo pretehtati glede na obseg njihovih simptomov. Vsak posameznik mora ugotoviti, ali simptomi motijo njegovo življenje toliko, da si zasluži zdravljenje. Pri izbiri zdravljenja morata tako bolnik kot zdravnik uravnotežiti učinkovitost različnih oblik terapije z njihovimi neželenimi učinki in stroški.
Možnosti zdravljenja BHP
Trenutno so glavne možnosti za reševanje BPH:
- Budno čakanje
- Zdravila
- Operacija (dvig prostate sečnice, transuretralna resekcija prostate, fotovaporizacija prostate, odprta prostatektomija)
Če so zdravila pri moškem, ki ne more vzdržati stroge kirurgije, neučinkovita, lahko obstrukcijo sečnice in inkontinenco obvladujemo s prekinitvijo kateterizacije ali stalnim Foleyevim katetrom (ki ima na koncu napihnjen balon, ki ga drži na mestu v mehurju) . Kateter lahko ostane za nedoločen čas (običajno ga spreminjajo mesečno).
Budno čakanje
Ker sta napredek in zapleti BHP nepredvidljiva, je za tiste z minimalnimi simptomi, ki niso posebej moteči, najboljša strategija budnega čakanja - ne poskuša se takoj začeti zdravljenje. Obiski zdravnikov so potrebni približno enkrat na leto, da se pregleda napredek simptomov, opravi pregled in opravi nekaj preprostih laboratorijskih preiskav. Med budnim čakanjem se mora moški izogibati pomirjevalnim sredstvom in zdravilom proti mrazu in sinusom, ki vsebujejo dekongestive. Ta zdravila lahko poslabšajo obstruktivne simptome. Izogibanje tekočinam ponoči lahko zmanjša nokturijo.
Zdravila
Še vedno se zbirajo podatki o koristih in možnih škodljivih učinkih dolgotrajne medicinske terapije. Trenutno se za zdravljenje BPH uporabljata dve vrsti zdravil - zaviralci 5-alfa-reduktaze in zaviralci alfa-adrenergičnih receptorjev. Predhodne raziskave kažejo, da ta zdravila izboljšajo simptome pri 30 do 60% moških, vendar še ni mogoče napovedati, kdo se bo odzval na medicinsko terapijo ali katero zdravilo bo boljše za posameznega bolnika.
Zaviralci 5-alfa-reduktaze
Finasterid (Proscar) blokira pretvorbo testosterona v dihidrotestosteron, glavni moški spolni hormon, ki ga najdemo v celicah prostate. Pri nekaterih moških lahko finasterid lajša simptome BPH, poveča pretok urina in skrči na prostato, čeprav ga je treba uporabljati neomejeno, da se simptomi ne ponovijo, za doseganje največjih koristi pa lahko traja tudi šest mesecev.
V študiji njegove varnosti in učinkovitosti sta dve tretjini moških, ki so jemali finasterid, imeli:
- Vsaj 20-odstotno zmanjšanje velikosti prostate (le približno polovica je dosegla to stopnjo zmanjšanja za enoletno mejo)
- Izboljšan pretok urina za približno tretjino bolnikov
- Nekaj olajšanja simptomov pri dveh tretjinah bolnikov
Študija, objavljena lani, kaže, da je finasterid morda najprimernejši za moške z razmeroma velikimi žlezami prostate. Analiza šestih študij je pokazala, da je finasterid le izboljšal simptome BPH pri moških z začetno prostornino prostate več kot 40 kubičnih centimetrov - finasterid ni zmanjšal simptomov pri moških z manjšimi žlezami. Ker finasterid krči prostato, se moški z manjšimi žlezami verjetno manj verjetno odzovejo na zdravilo, ker so urinarni simptomi posledica drugih vzrokov kot fizična ovira (na primer zoženje gladkih mišic). Nedavna študija je pokazala, da je zdravljenje s finasteridom v štiriletnem obdobju opazovanja zmanjšalo tveganje za nastanek zadrževanja urina ali kirurško zdravljenje za 50%.
Uporaba finasterida ima nekatere neželene učinke. Impotenca se pojavi pri 3% do 4% moških, ki jemljejo zdravilo, pri bolnikih pa se 15-odstotno zmanjšanje rezultatov njihove spolne funkcije ne glede na njihovo starost in velikost prostate. Finasterid lahko tudi zmanjša količino ejakulata. Drug škodljiv učinek je ginekomastija (povečanje dojk). Študija iz Anglije je odkrila ginekomastijo pri 0,4% bolnikov, ki so jemali zdravilo. Približno 80% tistih, ki ga prenehajo jemati, ima delno ali popolno remisijo povečanja dojk. Ker ni jasno, da zdravilo povzroča ginekomastijo ali da povečuje tveganje za nastanek raka dojke, moške, ki jemljejo finasterid, skrbno spremljajo, dokler se ta vprašanja ne rešijo. Moški, ki so izpostavljeni finasteridu ali dutasteridu, so izpostavljeni tudi tveganju za razvoj post-finasteridnega sindroma, za katerega je značilna konstelacija simptomov, med katerimi so tudi nekateri spolni (zmanjšan libido, ejakulacijska disfunkcija, erektilna disfunkcija), fizični (ginekomastija, mišična oslabelost) in psihološki (depresija, tesnoba, samomorilne misli). Ti simptomi lahko trajajo dolgo, kljub prekinitvi zdravljenja s finasteridom.
Finasterid lahko zniža raven PSA za približno 50%, vendar naj ne bi omejeval uporabnosti PSA kot presejalnega testa za rak prostate. Padec ravni PSA in morebitni škodljivi učinki na spolno funkcijo izginejo po prenehanju uporabe finasterida.
Za pridobitev koristi finasterida za BPH brez ogrožanja odkrivanja zgodnjega raka prostate morajo moški pred začetkom zdravljenja s finasteridom opraviti test PSA. Nadaljnje vrednosti PSA lahko nato primerjamo s to osnovno vrednostjo. Če je moški že na finasteridu in ni bil dosežen izhodiščni nivo PSA, je treba rezultate trenutnega testa PSA pomnožiti z dvema, da se oceni resnična raven PSA. Padec PSA pod 50% po enem letu zdravljenja s finasteridom kaže na to, da se zdravilo ne jemlje ali da je rak prostate morda prisoten. Vsako zvišanje ravni PSA med jemanjem finasterida povečuje tudi možnost raka na prostati.
Alfa-adrenergični blokatorji
Ta zdravila, ki so se prvotno uporabljala za zdravljenje visokega krvnega tlaka, zmanjšujejo napetost gladkih mišic v stenah krvnih žil in sproščajo gladko mišično tkivo prostate. Kot rezultat, lahko vsakodnevna uporaba alfa-adrenergičnega zdravila poveča pretok urina in lajša simptome pogostnosti uriniranja in nokturije. V ta namen so bila uporabljena nekatera alfa-l-adrenergična zdravila - na primer doksazosin (Cardura), prazosin (Minipress), terazosin (Hytrin) in tamsulozin (selektivni zaviralec receptorjev alfa 1-A - Flomax). Ena nedavnih študij je pokazala, da je 10 miligramov (mg) terazosina na dan povzročilo 30-odstotno zmanjšanje simptomov BPH pri približno dveh tretjinah moških, ki so jemali zdravilo. Nižji dnevni odmerki terazosina (2 in 5 mg) niso prinesli toliko koristi kot odmerek 10 mg. Avtorji poročila priporočajo, da zdravniki odmerek postopoma povečujejo na 10 mg, razen če se pojavijo moteči neželeni učinki. Možni neželeni učinki zaviralcev adrenergičnih receptorjev alfa so ortostatska hipotenzija (omotica ob stoji zaradi padca krvnega tlaka), utrujenost in glavoboli. V tej študiji je bila najpogostejša neželena reakcija ortostatska hipotenzija, avtorji pa so ugotovili, da jemanje dnevnega odmerka zvečer lahko ublaži težavo. Drug zaskrbljujoč stranski učinek zaviralcev alfa je razvoj disfunkcije ejakulacije (to bo občutilo do 16% bolnikov). V študiji z več kot 2000 bolniki z BPH je največ 10 mg terazosina v enem letu zmanjšalo povprečni indeks simptomov AUA z 20 na 12,4 v primerjavi s padcem z 20 na 16,3 pri bolnikih, ki so jemali placebo.
Prednost zaviralcev alfa v primerjavi s finasteridom je, da delujejo skoraj takoj. Dodatno korist imajo tudi zdravljenje hipertenzije, kadar je ta prisotna pri bolnikih z BHP. Ali je terazosin boljši od finasterida, je lahko bolj odvisno od velikosti prostate. Ko sta bili zdravili primerjani v študiji, objavljeni leta New England Journal of Medicine, se je zdelo, da terazosin izboljšuje simptome BPH in hitrost pretoka urina kot finasterid.Toda ta razlika je bila lahko posledica večjega števila moških v študiji z majhnimi prostatami, ki bi bolj verjetno imeli simptome BHP zaradi zožitve gladkih mišic in ne zaradi fizične ovire zaradi odvečnega tkiva žlez. Doksazosin so ocenjevali v treh kliničnih študijah 337 moških z BPH. Bolniki so jemali bodisi placebo bodisi 4 mg do 12 mg doksazosina na dan. Zdravilno zdravilo je zmanjšalo urinske simptome za 40% več kot placebo in povečalo največji pretok urina za povprečno 2,2 ml / s (v primerjavi z 0,9 ml / s pri bolnikih s placebom).
Kljub predhodnemu prepričanju, da je doksazosin učinkovit le za blago ali zmerno BHP, so se bolniki s hudimi simptomi najbolj izboljšali. Neželeni učinki, vključno z omotico, utrujenostjo, hipotenzijo (nizek krvni tlak), glavobolom in nespečnostjo, so 10% tistih, ki so jemali aktivno zdravilo, in 4% tistih, ki so jemali placebo, umaknili iz študije. Med moškimi, ki se zdravijo zaradi hipertenzije, bo morda treba prilagoditi odmerke zdravil proti hipertenziji zaradi učinkov alfa-adrenergičnih blokatorjev na zniževanje krvnega tlaka.
Inhibitorji fosfodiesteraze-5
Zaviralci fosfodiesteraze-5, kot je Cialis, se pogosto uporabljajo za erektilno disfunkcijo, vendar pa jih lahko ob vsakodnevni sprostitvi sprostijo gladke mišice prostate in prekomerno delovanje mišic mehurja. Študije, ki so preučevale vpliv vsakodnevne uporabe zdravila Cialis v primerjavi s placebom, so pokazale znižanje mednarodne ocene simptomov prostate za štiri do pet točk, Cialis pa je bil boljši od placeba pri zmanjšanju pogostnosti uriniranja, nujnosti in epizod urinske inkontinence. Študije, ki so preučevale vpliv Cialisa na pretok urina, pa niso pokazale pomembnih sprememb.
Operacija
Kirurško zdravljenje prostate vključuje premik ali odstranitev ovirajočega adenoma prostate. Kirurške terapije so bile v preteklosti rezervirane za moške, ki niso uspeli z medicinsko terapijo, in tiste, pri katerih se je pojavila retencija urina zaradi BPH, ponavljajoče se okužbe sečil, kamni v mehurju ali krvavitve iz prostate. Vendar pa veliko število moških zaradi neželenih učinkov slabo ustreza medicinski terapiji. Za te moške je mogoče razmisliti o kirurški terapiji, da se prepreči dolgoročno poslabšanje delovanja mehurja.
Sedanje kirurške možnosti vključujejo monopolarno in bipolarno transuretralno resekcijo prostate (TURP), robotsko preprosto prostatektomijo (retropubično, suprapubično in laparoskopsko), transuretralni rez prostate, bipolarno transuretralno uparjanje prostate (TUVP), fotoselektivno uparjanje prostate (PVP) ), dvig sečnice prostate (PUL), termična ablacija s pomočjo transuretralne mikrovalovne terapije (TUMT), termična terapija z vodno paro, transuretralna ablacija abstracije (TUNA) prostate in enukleacija z uporabo holmijevega (HoLEP) ali tulijevega (ThuLEP) laserja.
Termična obdelava
Toplotni postopki lajšajo simptome s pomočjo konvektivnega prenosa toplote iz radiofrekvenčnega generatorja. Transuretralna ablacija igle (TUNA) prostate uporablja nizkoenergijske radijske valove, ki jih dovajajo drobne igle na konici katetra, za ogrevanje tkiva prostate. Šestmesečna študija 12 moških z BPH (starost od 56 do 76 let) je pokazala, da je zdravljenje znižalo indeks simptomov AUA za 61% in povzročilo manjše neželene učinke (vključno z blago bolečino ali težavami pri uriniranju od enega do sedmih dni pri vseh moških) . Pri enem bolniku je prišlo do retrogradne ejakulacije. Druga termična obdelava, transuretralna mikrovalovna terapija (TUMT), je minimalno invazivna alternativa operaciji za bolnike z oviro odtoka mehurja, ki jo povzroča BPH. Izveden ambulantno v lokalni anesteziji TUMT poškoduje prostatično tkivo z mikrovalovno energijo (toploto), ki se oddaja iz sečničnega katetra.
Nova oblika toplotne terapije, ki se imenuje termalna terapija z vodno paro ali Rezum, vključuje pretvorbo toplotne energije v vodno paro, da povzroči odmiranje celic v prostati. Študije, ki so preučevale šestmesečno velikost prostate po termalni terapiji z vodno paro, so z MRI pokazale 29-odstotno zmanjšanje velikosti prostate.
Pri termičnih terapijah bo morda potrebno več tretmajev, večina moških pa potrebuje več zdravljenja simptomov BHP v petih letih po začetni termični obdelavi.
Transuretralni rez prostate (TUIP)
Ta postopek so prvič uporabili v ZDA v začetku sedemdesetih let. Tako kot transuretralna resekcija prostate (TURP) se izvaja tudi z instrumentom, ki se prenaša skozi sečnico. Toda namesto da bi odstranil odvečno tkivo, kirurg z električnim nožem ali laserjem naredi le en ali dva majhna ureznine na prostati, s čimer razbremeni pritisk na sečnico. TUIP lahko izvajajo samo moški z manjšimi prostatami. Traja manj časa kot TURP, v večini primerov pa se lahko izvaja ambulantno v lokalni anesteziji. Manjša incidenca retrogradne ejakulacije je ena od njegovih prednosti.
Uretalni dvig prostate (UroLift)
V nasprotju z drugimi terapijami, ki ablirajo ali resecirajo tkivo prostate, postopek dviganja sečnice prostate vključuje namestitev UroLift vsadkov v prostato pod neposredno vizualizacijo, da stisne režnja prostate in neovira sečnico prostate. Implantati se namestijo z iglo, ki gre skozi prostato, da dovede majhen kovinski jeziček, ki ga pritrdi na kapsulo prostate. Ko je kapsularni jeziček nameščen, se šiv, povezan s kapsularnim jezičkom, napne in na šiv se namesti drugi jeziček iz nerjavečega jekla, da se zaskoči. Šiv je prekinjen.
Oglejte si video posnetek postopka UroLift.
Transuretralna prostaktomija (TURP)
Ta postopek velja za "zlati standard" zdravljenja BPH - tistega, s katerim primerjajo druge terapevtske ukrepe. Vključuje odstranjevanje jedra prostate z resektoskopom - instrumentom, ki gre skozi sečnico v mehur. Žica, pritrjena na resektoskop, odstrani tkivo prostate in z električnim tokom zapre krvne žile. Kateter ostane en do tri dni, običajno pa je potreben en ali dva dni bolnišničnega bivanja. TURP povzroča malo ali nič bolečine, popolno okrevanje pa lahko pričakujemo v treh tednih po operaciji. V skrbno izbranih primerih (bolniki z zdravstvenimi težavami in manjše prostate) je TURP mogoče ambulantno.
Izboljšanje po operaciji je največje pri tistih z najslabšimi simptomi. Opazno izboljšanje se pojavi pri približno 93% moških s hudimi simptomi in pri približno 80% tistih z zmernimi simptomi. Smrtnost zaradi TURP je zelo nizka (0,1%). Vendar impotenca sledi TURP pri približno 5% do 10% moških, inkontinenca pa se pojavi pri 2% do 4%.
Prostaktomija
Prostaktomija je zelo pogosta operacija. Približno 200.000 teh postopkov opravijo letno v ZDA. Prostaktomija za benigno bolezen (BPH) vključuje odstranitev samo notranjega dela prostate (preprosta prostatektomija). Ta operacija se razlikuje od radikalne prostatektomije za raka, pri kateri se odstrani celotno tkivo prostate. Preprosta prostatektomija ponuja najboljšo in najhitrejšo možnost za izboljšanje simptomov BHP, vendar morda ne bo popolnoma ublažila nelagodja. Na primer, operacija lahko lajša oviro, vendar simptomi lahko vztrajajo zaradi nepravilnosti mehurja.
Operacija povzroča največ dolgoročnih zapletov, vključno z:
- Impotenca
- Inkontinenca
- Retrogradna ejakulacija (ejakulacija semena v mehur in ne skozi penis)
- Potreba po drugi operaciji (pri 10% bolnikov po petih letih) zaradi nadaljevanja rasti prostate ali zožitve sečnice zaradi kirurškega posega
Čeprav retrogradna ejakulacija ne predstavlja tveganja, lahko povzroči neplodnost in tesnobo. Pogostost teh zapletov je odvisna od vrste operacije.
Operacija se odlaša, dokler se uspešno ne zdravi okužba sečil in se ledvična funkcija ne stabilizira (če je zadrževanje urina povzročilo poškodbe ledvic). Moški, ki jemljejo aspirin, naj se ustavijo sedem do deset dni pred operacijo, saj aspirin ovira sposobnost strjevanja krvi.
Transfuzija je potrebna pri približno 6% bolnikov po TURP in pri 15% bolnikov po odprti prostatektomiji.
Ker je čas za operacijo prostate izbirn, imajo moški, ki bodo morda potrebovali transfuzijo - predvsem tisti z zelo veliko prostato, pri katerih je verjetneje, da bodo imeli znatne izgube krvi, možnost, da sami dajo kri v primeru, da jo potrebujejo. med operacijo ali po njej. Ta možnost se imenuje avtologna transfuzija krvi.
Odprta prostaktomija
Odprta prostatektomija je izbrana operacija, kadar je prostata zelo velika - npr.> 80 gramov (ker transuretralne kirurgije pri teh moških ni mogoče varno izvesti). Vendar pa pri moških z resnimi srčno-žilnimi boleznimi predstavlja večje tveganje za življenjsko nevarne zaplete, ker je operacija obsežnejša od TURP ali TUIP.
V preteklosti so odprte prostatektomije za BHP izvajali bodisi skozi presredek - območje med mošnjo in danko (postopek se imenuje perinealna prostatektomija) - ali skozi spodnji rez trebuha. Perinealna prostatektomija je bila večinoma opuščena kot zdravljenje BHP zaradi večjega tveganja za poškodbe okoliških organov, vendar se še vedno uporablja pri raku prostate. Dve vrsti odprte prostatektomije za BHP - suprapubična in retropubična - uporabljata rez, ki se razteza od popka (popka) do sramnice. Suprapubična prostatektomija vključuje odpiranje mehurja in odstranjevanje povečanih vozličkov prostate skozi mehur. Pri retropubični prostatektomiji se mehur potisne navzgor in tkivo prostate se odstrani, ne da bi vstopil v mehur. Pri obeh operacijah se en kateter postavi v mehur skozi sečnico, drugi pa skozi odprtino v spodnji trebušni steni. Katetri ostanejo na mestu tri do sedem dni po operaciji. Najpogostejši takojšnji pooperativni zapleti so čezmerna krvavitev in okužba rane (običajno površinske). Morebitni zapleti, ki so resnejši, vključujejo srčni napad, pljučnico in pljučno embolijo (krvni strdek v pljučih). Dihalne vaje, gibi nog v postelji in zgodnja ambulacija so namenjeni preprečevanju teh zapletov. Obdobje okrevanja in bivanja v bolnišnici sta daljša kot pri transuretralni operaciji prostate.